您的浏览器太旧了,请更新您的浏览器X
肾脏
悉尼大学的Angela C Webster教授在《柳叶刀》发表了一篇关于CKD的系统综述,前几日,小编在“柳叶刀:慢性肾脏病的流行病学特点和临床表现”一文中就其流行病学、临床特点进行了整理,现就CKD的诊疗内容进行发布,供大家参考、学习。
诊断和诊断检查
肾小球滤过率
肾小球滤过率(GFR)是评估肾功能的最佳指标,可通过测定内、外源性滤过标志物肾脏清除率计算所得。菊粉清除率是测量GFR的标准方法,但因操作繁琐,成本较高,临床上应用较局限。使用内源性滤过标志物计算估计GFR是评估肾功能的简便易行的方法。常见的用于估算GFR的生物标志物有肌酐和胱抑素C。
肌酐是肌肉代谢的产物,受GFR和肌肉质量(年龄、性别、种族和体型)的影响。其他影响因素有:肉食摄入或使用蛋白质补充剂、体育锻炼、肾小管分泌、肾外排泄和肌酐降解率。部分药物,如甲氧苄啶、西咪替丁、非诺贝特或乙胺嘧啶也可影响肾小管肌酐分泌,导致肌酐浓度升高。
胱抑素C是一种低分子蛋白,受年龄和性别的影响,但受肌肉质量和饮食影响较小。糖皮质激素、炎症、吸烟和甲亢可增加胱抑素C浓度。胱抑素C和肌酐联合使用可提高评估eGFR的准确性。
蛋白尿
有助于评估肾损伤严重程度,正常成人尿蛋白< 150 mg/d,尿白蛋白< 30 mg/d。尿蛋白持续高于正常值提示肾损伤,肾小球通透性增加。月经血液污染、尿路感染、剧烈运动、直立性蛋白尿或败血症等可导致尿白蛋白一过性增加。蛋白尿与ESKD、早期死亡风险增加相关,早期降低蛋白尿可延缓肾脏病进展。测量尿蛋白的标准方法为24小时尿蛋白排泄量,另一种测量方法为采集任意时刻尿样(清晨首次尿最佳)。
尿沉渣:血尿和脓尿
除GFR和蛋白尿评估慢性肾损伤严重程度之外,尿沉渣镜检有助于明确潜在病因。正常尿红细胞≤4个/高倍视野,白细胞≤5个/高倍视野。尿红细胞(肉眼血尿或镜下血尿)可见于肾小球疾病,白细胞可见于肾小管间质性肾炎。CKD常见原因的尿沉渣和蛋白尿结果见下表:
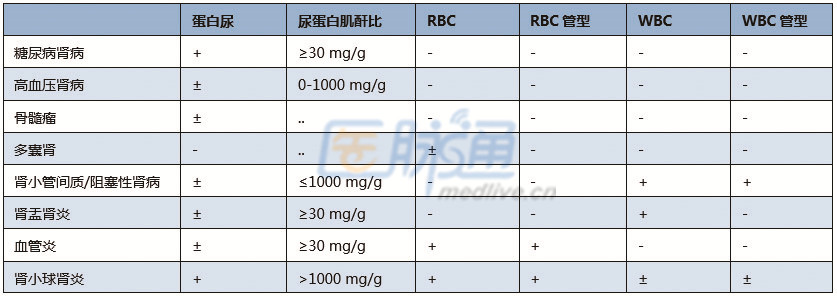
注释:+:有;–:无;±:有/无;RBC=红细胞;WBC=白细胞
影像学检查
长期肾脏病患者肾脏通常缩小且回声增加,有助于鉴别急性肾损伤。此外,肾脏超声还可鉴别肾脏实质性疾病和阻塞性疾病引起的肾积水;以及先天性或遗传性肾脏疾病。其他影像检查,如同位素扫描、CT和MRI可辅助诊断。
肾活检
怀疑CKD的患者可行肾活检确诊,此外,肾活检还有助于指导治疗、确定病变程度。肾活检风险包括:严重出血、单侧肾切除甚至死亡。
CKD治疗
贫血
贫血—通常为正细胞正色素性贫血—是CKD的常见症状,随着GFR的下降其流行率不断增加。肾性贫血与不良结局相关,如生活质量降低,认知功能障碍风险增加,心血管疾病发生率、入院率和死亡率增加。临床常用治疗药有:铁、重组促红细胞生成素及其衍生物(阿法依泊汀,倍他依泊汀, 阿法达贝泊汀,统称为红细胞生成刺激剂[ESAs])。
CKD矿物质和骨异常
矿物质和骨异常是CKD的常见并发症,表现为:钙,磷,甲状旁腺激素(PTH)或维生素D代谢异常;骨转换,矿化,生长或骨强度异常;或骨骼外钙化(包括血管和皮肤)。
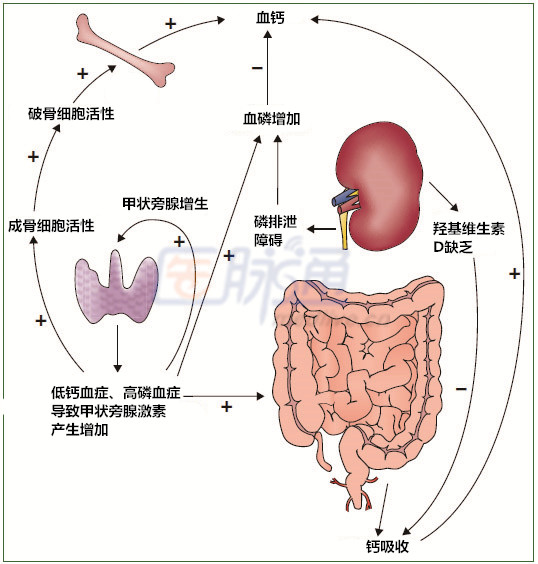
CKD矿物质和骨异常病理机制
治疗指南推荐:限制饮食中磷摄入量,使用钙或非钙型磷酸盐结合剂,血磷水平控制在0.87 mmol/L-1.49 mmol/L。KDOQI指南推荐:血钙骨化三醇> 30 ng/mL、血PTH高于正常范围的 CKD 3-4期患者可给予口服活性维生素D治疗。
代谢性酸中毒是CKD的另一常见症状,可导致骨病、骨骼肌消耗和GFR进行性降低。指南推荐:血清碳酸氢盐控制在22 mEq/L可减轻上述并发症。非透析依赖性CKD患者碱治疗是否可改善骨密度尚无随机对照试验研究;ESKD血液透析患者口服碳酸氢钠可降低继发性甲状旁腺功能亢进进展。
心血管疾病
GFR≤60 mL/min/1.73 m2的患者心血管死亡率比非CKD患者高57%,微量白蛋白尿患者心血管死亡率高出63%。GFR≤60 mL/min/1.73 m2的患者非致死性心肌梗死风险增加33%,微量白蛋白尿患者非致死性心肌梗死风险增加48%。心肌梗死和心血管死亡风险随着GFR的下降、尿蛋白的增加而增加。GFR每降低10 mL/min/1.73 m2、尿白蛋白肌酐比每增加25 mg/mmol患者卒中风险增加7%。
研究发现,虽然抗血小板药物可有效降低心肌梗死风险(降低13%),但对心血管、全因死亡率以及卒中风险的影响尚不明确。抗血小板药物治疗大出血风险增加33%,少量出血风险增加49%,因此,低血管事件风险患者(CKD 1期和2期)使用抗血小板治疗的风险可能高于获益。
他汀类药物治疗CKD患者高脂血症的有效性尚具争议。研究显示,非透析CKD患者使用他汀类药物,全因死亡率降低19%,心血管死亡率降低22%,心血管事件降低24%。他汀类药物可有效地降低总胆固醇、低密度胆固醇浓度和蛋白尿,但不能延缓慢性肾脏病进展。
现有的指南推荐:CKD患者血压控制目标≤130/80 mmHg。强化血压控制对心血管结局或死亡无显著影响。研究显示,ACEI可降低糖尿病肾病患者的全因死亡率,但ACEI对非糖尿病CKD 1-3期患者的全因死亡率无益;ACEI既不能降低ESKD患者心血管事件风险也不能延缓进展。
癌症
队列研究表明,ESKD透析患者的癌症风险高达10%-80%,而肾移植受者癌症风险比一般人群增加1.9-9.9倍。不同部位的癌症风险不尽相同,肾癌和甲状腺癌风险增加尤为明显。移植后患者免疫缺陷和病毒感染导致癌症发生率大幅增加。尚无研究表明,ESKD患者乳腺癌或前列腺癌风险增加。
医脉通编译自:Chronic Kidney Disease.Lancet 2017 Mar 25;389(10075):1238-1252
声明:本网注明来源的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们(vdoctor@126.com)。