心血管
BMJ:主动脉瓣狭窄的诊断与治疗
主动脉瓣狭窄是发达国家最常见的心脏瓣膜病,在欧洲,大于70岁严重患者的总患病率约为1~3%。主动脉瓣狭窄是由于主动脉瓣变窄限制了血液流向身体,最终损害心脏功能。主动脉瓣增厚、钙化,但运动不受限制(图1)。在发达国家,65岁以上的患者有四分之一患有主动脉硬化症。本文介绍了主动脉瓣狭窄的病因、病理生理学、临床表现和治疗。
图1 主动脉瓣的解剖和功能。心脏瓣膜控制血流收缩期无障碍地流出心脏,防止舒张期血流反流回心脏。大多数患者的主动脉瓣有三个瓣叶。主动脉瓣狭窄的患者,钙化变形的瓣叶开放减少,关闭不全。
一、哪些人会患主动脉瓣狭窄?
在发达国家,主动脉瓣钙化变性是70岁以上主动脉瓣狭窄患者最常见的原因。在年轻患者中,主动脉瓣狭窄的主要原因是二瓣叶型主动脉瓣,这是一种先天性畸形,瓣膜由两叶组成,而不是三叶,在发达国家人群中的发病率为1~2%。其他原因见于Box 1。
Box 1:主动脉瓣狭窄的病因
|
• 钙化变性 • 二瓣叶型主动脉瓣 • 风湿热 |
瓣膜小叶发生退行性改变类似于动脉粥样硬化的炎症过程(图2)。二瓣叶型主动脉瓣患者出现类似的退行性变化,患者在较早的年龄就出现瓣膜的血液动力学异常。
图2 钙化性主动脉瓣狭窄术中显示瓣叶严重钙化且活动受限
二、主动脉瓣狭窄造成什么生理改变?
随着主动脉瓣狭窄恶化,心脏左心室压力升高,导致代偿性心室肥厚,以保证心输出量。心肌顺应性降低和充盈性受损导致舒张末期压力增加,最终由于心肌肥厚不能适应需氧量的增加,而导致心肌缺血。
三、患者会出现什么症状?
主动脉瓣狭窄是一种缓慢进展的疾病,患者可以长期没有症状。如果心脏出现缺血,患者可能会发生心绞痛,这取决于心室肥厚的程度和氧供不足的心肌量。随着时间的推移,患者心输出量会固定,可能会出现晕厥前兆或晕厥发作。如果不及时治疗,左心室压力过大会导致心脏收缩功能不全和左心室衰竭,患者可能会出现呼吸短促、疲劳和心悸等肺水肿症状。
出现以下症状常提示心脏功能失代偿,如心绞痛、晕厥或心脏衰竭,如果不接受治疗,主动脉瓣狭窄患者平均生存期会降低(2~5年)。
四、临床研究的结果是什么?
对于无症状的患者,诊断主动脉瓣狭窄基于偶然发现先递增后递减的收缩期杂音,它不同于主动脉硬化正常振动的声音(音乐般的低鸣)。这是血液流过狭窄的瓣膜而导致的,常在右侧第二肋间听到。随着时间的推移,患者可能会出现缓冲脉。可听到一个单一的或矛盾分裂的第二心音,这是狭窄的瓣膜变硬和活动性降低的结果(Box 2)。
你需要知道的:
|
• 主动脉瓣狭窄是一种缓慢进展的疾病; • 患者初始没有症状,可因偶然听到递增-递减型收缩期杂音而发现; • 出现症状后,患者的生存期会明显缩短; • 置换机械瓣膜的患者需要终身抗凝治疗。 |
Box 2:无症状主动脉瓣狭窄的临床体征
|
• 缓脉(迟脉) • 脉搏平弱(细脉) • 单一的或矛盾分裂的第二心音 • 右侧第二肋间先递增后递减的收缩期杂音 • 第四心音 |
五、筛查可疑的主动脉瓣狭窄
美国心脏协会(AHA)最新指南推荐所有疑似主动脉瓣狭窄的患者进行心电图检查,可能会提供左心室肥大和电轴左偏的证据(图3)。超声心动图可以评估瓣膜解剖、瓣叶活动、主动脉瓣面积、心室的大小和功能。多普勒检查可评估瓣膜跨膜速度、压力差,并可计算瓣膜面积。超声心动图和多普勒检查是诊断和评价瓣膜病的主要手段。
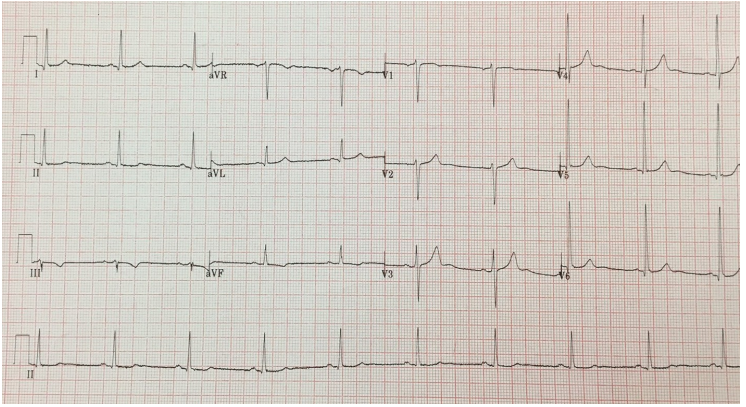
图3 严重主动脉瓣狭窄患者的12导联心电图显示左室肥厚
AHA根据超声心动图检查将主动脉狭窄分为三类(表1)。偶尔,主动脉瓣狭窄患者会出现胸痛或心脏衰竭症状,可能有心脏功能受损而影响影响到跨膜压力差和血流速度,导致疾病严重程度被低估,尽管是有效瓣膜面积小于1 cm2的患者。
表1 AHA根据根据超声心动图的主动脉瓣狭窄分类
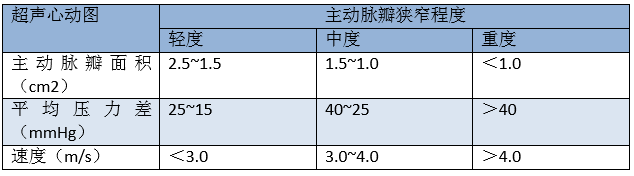
AHA推荐在药物增加心脏负荷的条件下行超声心动图对此类患者进行进一步的评估(通常是通过给患者静脉注射药物提高心率(负荷超声心动图)),评估负荷状态下主动脉瓣有效面积和跨瓣血流较基线水平的变化是准确描述主动脉瓣狭窄程度的关键检查。
六、治疗选择
主动脉瓣狭窄没有有效的药物治疗。所有发现主动脉瓣狭窄的患者都需要转至专业科室,无论是否有症状都需充分评估主动脉瓣狭窄的严重程度,并讨论治疗方案。
无症状的患者
推荐保护无症状患者的心脏功能,定期随访,连续超声心动图评估(轻度主动脉瓣狭窄五年一次,中度患者三年一次,重度患者每年一次),监测症状、心脏功能和瓣膜面积。有证据表明,一旦出现钙化性主动脉瓣狭窄,患者主动脉瓣狭窄进展程度的平均速率为瓣膜面积减少0.1cm2/年。
AHA推荐对中度狭窄及心脏功能受损的无症状患者进行干预,以预防心脏衰竭等不良心脏事件.。
有症状的患者
AHA指南建议有症状的重度主动脉瓣狭窄患者采取外科治疗。考虑干预因其他原因进行心脏手术的中度主动脉瓣狭窄患者和运动耐量降低或运动导致血压下降的中度主动脉瓣狭窄患者(Box 3)。
Box 3:AHA指南对手术适应证的指南
|
I类推荐 •症状性重度主动脉瓣狭窄患者 •无症状的重度主动脉瓣狭窄和左室功能受损(<50%)的患者 •无症状的重度主动脉瓣狭窄和因其他原因进行心脏手术的患者
IIa类推荐 •无症状但主动脉狭窄非常严重(主动脉血流速度≥5.0m / s)和低手术风险的患者 •因改善主动脉瓣狭窄和其他原因进行心脏手术 |
外科治疗
传统的瓣膜置换术
瓣膜置换术可使用两种人工瓣膜:机械或组织(生物),每种都有各自的优点和缺点(表2)。
表2 主动脉瓣植入术使用机械瓣膜和生物瓣膜的利弊
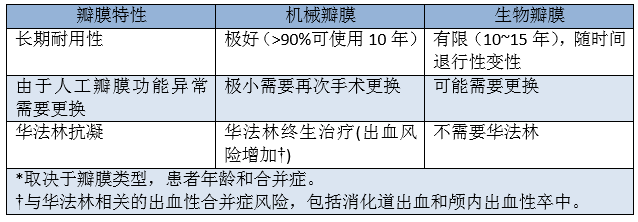
人工瓣膜的选择通常根据患者的喜好、年龄、运动量及是否存在抗凝禁忌。美国心脏协会建议>70岁患者使用生物瓣膜,除非他们因其他原因长期应用华法林。建议<60岁的患者(如果没有华法林的禁忌症)使用机械瓣膜。对于60~70岁的患者,二者都是可以接受的。
女性主动脉瓣狭窄患者在怀孕期间病情突然恶化的风险增加。AHA指南建议严重主动脉瓣狭窄的无症状患者在妊娠前进行运动试验,以获得对运动耐受性的客观评估。如运动试验引起症状应考虑患者有症状。有症状的严重主动脉瓣狭窄患者应接受具有专业知识的专家进行产前检查,管理心脏瓣膜病患者与妊娠相关的风险(如逐渐加重的气促、心功能恶化导致心脏衰竭),并在怀孕前进行干预。
植入人工心脏瓣膜的患者在妊娠期主要的并发症与瓣膜血流动力学需求增加有关,此类患者应在怀孕前或发现怀孕时立即接受临床评估和基线超声心动图检查。抗凝治疗与胎儿畸形及流产风险增加有关。然而不接受抗凝治疗,母体血栓栓塞事件的风险很高。由于华法林具有致畸作用,AHA推荐在妊娠早期使用普通肝素。然而,普通肝素预防血栓栓塞事件并不与华法林一样有效,推荐在中期和晚期妊娠使用华法林,目标INR 2~3。 AHA建议植入机械瓣膜的患者在妊娠期不使用低分子量肝素,除非给药后监测4-6小时抗Xa因子(低分子肝素靶向的特定凝血因子)。
经导管主动脉瓣植入术(TAVI)
TAVI是指利用微创导管技术治疗常规手术高风险的重度主动脉瓣狭窄患者。TAVI治疗是植入一个新的瓣膜装置原则,而不去除旧瓣膜(图4和图5),类似于植入一个支架。新的瓣膜一旦扩张就取代了原生瓣膜,调节通过主动脉瓣的血流。
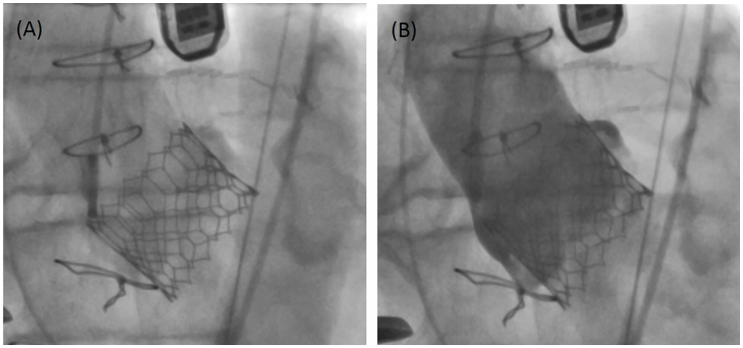
图4 经导管主动脉瓣植入术(TAVI)的动脉血管造影影像:(A)TAVI瓣膜在主动脉中展开,(B)对比剂动脉造影显示主动脉瓣无返流
图5 一种类型Tavi 瓣膜的图片
TAVI通过股动脉或通过左胸小切口经左心室进入主动脉(前向经心尖途径或直接经小切口进入主动脉)。最好入径的决策将取决于股动脉和髂动脉的内径和动脉硬化程度及其他合并症。
PARTNER 19研究是第一个前瞻性随机对照试验,旨在评估高风险的严重主动脉瓣狭窄患者采用TAVI的安全性和有效性。研究表明,一年时,对于高风险患者TAVI不逊于外科主动脉瓣置换术,但对于无手术适应证的患者,TAVI与传统的瓣膜置换术相当,但优于药物治疗。TAVI治疗与脑血管事件和血管并发症的风险增加相关。近期PARTNER II 20研究分析了接受TAVI治疗的中危患者,结果显示随访2年时 TAVI组的死亡率和脑血管事件与传统瓣膜置换术组近似,期待Partner II研究的TAVI长期结果。
七、术前评估
一旦病人决定进行手术,术前评估是必要的( Box 4)。
Box 4:主动脉瓣狭窄患者的术前评估
|
•多学科团队(包括心脏病专家和心脏外科医生)讨论手术时间和术式 •超声心动图检查 •优化现有合并症的治疗 •冠状动脉造影或冠状动脉CT在> 40岁的患者中评估冠状动脉血运重建的必要性(根据AHA指南) •既往有脑血管疾病,外周血管疾病或缺血性心脏病病史的患者行双侧颈动脉多普勒超声检查。严重的颈动脉疾病可能与术后脑血管意外风险增加相关,并保证考虑同时或分期进行血管和心脏手术修复颈动脉狭窄和主动脉瓣狭窄。 |
八、主动脉瓣置换术的风险是什么?
心胸外科学会收集的数据发现,孤立的第一次主动脉瓣置换术的实际死亡率为1.12%,而预测死亡率为6.81%(2013年4893例)。与主动脉瓣手术相关的整体风险是由风险分层模型(如EuroSCORE II)确定的。
其他与瓣膜置换有关的风险包括脑血管事件(卒中或短暂性脑缺血发作)、肾衰竭或呼吸衰竭、手术伤口感染、心律失常(房颤)以及需要植入永久性心脏起搏器治疗。这些并发症发生率与存在合并症(如糖尿病、高血压、慢性阻塞性肺疾病、肾功能)、手术本身的难度和瓣膜和环形钙化的程度有关。
九、术后随访
AHA推荐术后行超声心动图检查评价瓣膜功能和心室功能,并确认没有瓣周漏。术后6~8周常规门诊复诊后每年随访。机械瓣膜患者一旦INR达到治疗目标就可出院,安排在当地的抗凝门诊继续随访。机械瓣膜患者不需要常规超声心动图检查,除非是出现了新的症状或杂音进展。但是,生物瓣膜患者需要每年进行超声心动图检查,监测瓣膜功能,识别瓣膜结构退化的迹象。
医脉通编译自:Aortic stenosis: diagnosis and management. The BMJ. 19 October 2016
声明:本网注明来源的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们(vdoctor@126.com)。
