您的浏览器太旧了,请更新您的浏览器X
神经
导读:本文将介绍两例以TIA起病,但随后发生了脑卒中的患者。由于患者在血管再通治疗的时间窗内并没有临床症状,因此临床医生面临着一个关键问题——治疗的决定究竟应该基于患者的临床症状还是影像学检查?通过对这两个病例的回顾,希望能给大家带来一些启示。
医脉通编译整理,转载请务必注明出处。
近年来,短暂性脑缺血发作(TIA)的概念已经有了很大变化,现在认为TIA是一种急症,而非一种良性临床综合征。这种概念的改变使得TIA的定义也需要调整。
最初,TIA的定义仅仅基于患者出现持续时间小于24小时的神经缺损症状。随着成像技术的发展,尤其是MRI的广泛应用,人们发现,许多基于临床发现而被诊断为TIA的患者,在成像结果上同样会显示为脑梗死。因此,人们提出了一种基于组织学的新定义,认为TIA是由局灶性脑缺血或视网膜缺血,引起的神经功能障碍短暂发作,临床症状持续时间通常小于1小时,并且没有急性梗死的证据。然而,梗死发生之前可出现脑动脉闭塞,而这是血管再通治疗的潜在目标。
本文将介绍两例以TIA起病的患者。患者最初有颅内大动脉的闭塞,随后发生了卒中。是否进行血管再通治疗应该基于临床症状还是影像学检查,是临床医生面临的重要问题。此外,这两个病例还表明,即使是基于组织学定义也无法区分卒中和TIA,因为两类患者都有急性的脑动脉闭塞,动脉的闭塞使得患者症状表现为TIA但最终发展为脑梗死。最后,我们可以推测,在TIA之后非常早期发生脑卒中的机制,在一些情况下可能由于急性动脉闭塞导致。
病例1
54岁女性,既往有阵发性房颤、高血压和高脂血症病史,使用阿司匹林、普罗帕酮、氯沙坦和非诺贝特治疗。患者称6个月前曾有过短暂的语言障碍发作。
该患者本次由于1小时前突发面部下垂而就诊。此外,患者称在症状发作时还有持续5分钟的“记忆丧失”。体格检查的结果未发现明显异常,因此患者被诊断为TIA。症状发作后90分钟,患者接受了急诊CT扫描,放射科医师报告未见明显异常(图1A)。随后,患者被收入一般监护室接受观察。
患者继续接受了长期抗血小板治疗,即用于阵发性房颤的阿司匹林100 mg/d,但在接下来的几天内计划转为抗凝治疗。症状发作后5小时,患者左侧的面部下垂出现进展,并且左臂出现了轻度无力。患者立即被转至卒中单元,经颅多普勒彩超显示右侧大脑中动脉闭塞,此外还显示出患者的侧支循环情况良好。
症状发作后5.5小时,通过CT血管造影(CTA)证实了大脑中动脉闭塞的诊断(图1C、图1D)。在CTA确诊之后,经治医生再次对此前的CT平扫结果进行了回顾,发现在门诊检查时,患者存在大脑中动脉闭塞(图1B)。在这个时间点,医生权衡了血管再通治疗的利弊,认为患者症状较轻,而治疗会带来颅内出血的风险,因此最终没有进行溶栓或介入治疗。
入院后第2天早上,患者醒来时发现左侧出现了严重偏瘫。最初症状发作后18个小时,复查CTA,显示大脑中动脉闭塞持续存在,CT灌注显示灌注(脑血流量/脑血容量)不匹配,提示梗死核心周围的半暗带持续存在(图1E、图1F)。
考虑到患者症状出现已有很长时间,并且CT上已显示出了梗死灶,因此不考虑进行血管再通治疗。继续给予患者阿司匹林抗血小板治疗,并且启动了低分子肝素预防深静脉血栓的形成。
入院后第3天,患者丧失了判断力,并且出现恶心、呕吐的症状,伴有血氧饱和度低、呼吸急促。发病后38小时CT平扫显示右颞叶和枕叶的缺血灶发生出血性转化,右侧半球水肿,右侧脑室受压、中线移位(图1G)。由于发生出血,停止使用低分子肝素。此时神经外科医生认为不应行减压手术。
入院后第4天,患者出现嗜睡。CT扫描显示右侧脑半球水肿进一步加重(图1H),因而进行了减压手术。手术后患者恢复了意识,并进行了数周的康复治疗。患者由于偏瘫而无法行走,需要依赖辅助设备,此时的改良Rankin评分(mRS)为4分,几个月后,患者能够在帮助下行走,mRS为3分。
图1
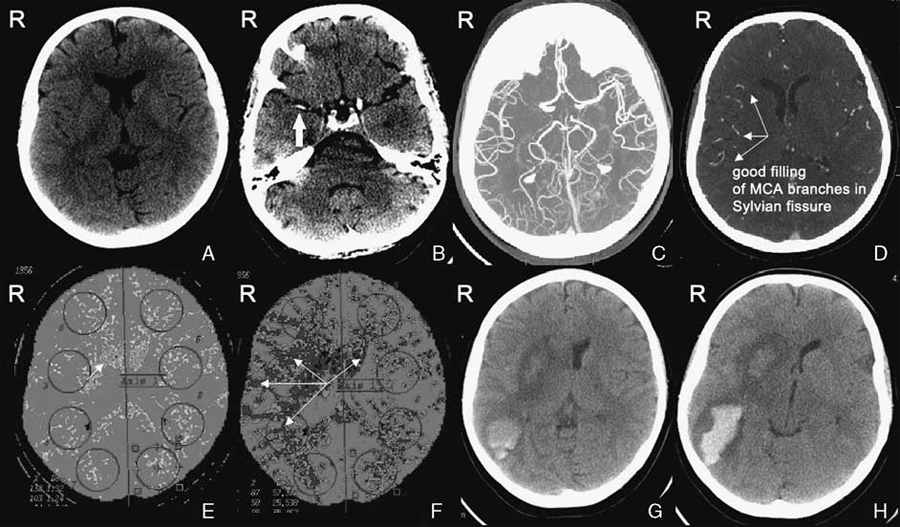
A、B:症状发作后1.5小时,门诊CT平扫。最初认为未见明显异常,但重新回顾后发现右侧大脑中动脉存在高密度征(箭头)
C:症状发作后5.5小时,CTA证实右侧大脑中动脉闭塞
D:症状发作后5.5小时,CTA显示侧支循环良好(箭头)
E:症状发作后18小时的CBV,显示梗塞定位(箭头)
F:症状发作后18小时的CBF,显示围绕梗死核心的半暗带(箭头)
G:症状发作后38小时,CT平扫显示右侧颞叶和枕叶的出血性转化
H:症状发作后第4天,CT平扫显示由于缺血和出血性转化引起的右半球水肿
病例2
63岁女性,超重,既往有阵发性房颤、高血压、甲状腺功能减退,使用阿司匹林、普罗帕酮、索他洛尔和左甲状腺素治疗。
患者突发左侧轻偏瘫,症状持续5分钟,于症状发作后100分钟至门诊就诊。体格检查未见明显异常,而症状发作后1.5小时进行急诊CT平扫时发现了右侧大脑中动脉高密度征,意味着患者存在动脉闭塞(图2A)。此时医生告知了患者潜在的风险,但患者拒绝住院。
症状发作后4小时,患者出现了严重的左侧偏瘫。随后患者返回医院,立即收入卒中中心治疗。此时的神经系统检查显示患者左侧偏瘫、构音障碍,NIHSS评分为10分。
症状发作后5.25小时,患者接受了CTA检查,可见右侧大脑中动脉M1段闭塞,颞叶并可见低密度影(图2B)。由于在右侧大脑中动脉供血区已经出现了梗死灶,因此已经没有溶栓或机械取栓的指征。此时继续给予患者阿司匹林,并给予预防剂量的低分子肝素,以预防深静脉血栓。症状发作后8.5小时,患者的神经功能缺损出现轻度改善,NIHSS评分为8分。症状发作后26.5小时复查CTA,显示右侧大脑中动脉完全再通(图2C)。
症状发作后第3天,患者仅遗留有左侧的轻度面部下垂,NIHSS评分为1分。到了第7天,CT上仅有右侧外囊区域的小缺血灶(图2D)。患者出院后,神经系统体格检查正常,并且未发现显著残疾(NIHSS评分0分,mRS评分0分)。此后,患者接受了长期抗凝治疗。
图2
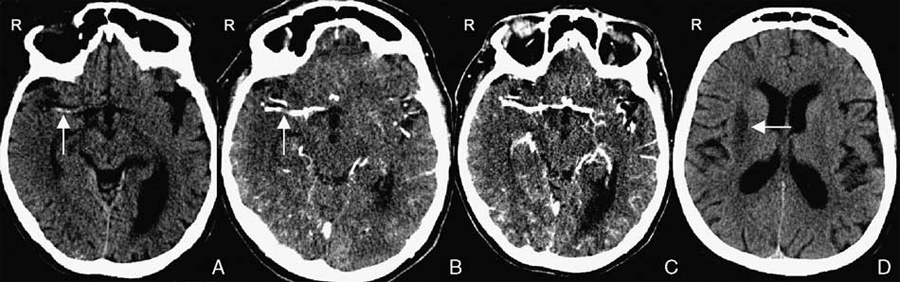
A:症状发作后1.5小时,门诊CT平扫显示右侧大脑中动脉高密度征(箭头)
B:症状发作后5.25小时,CTA显示右侧大脑中动脉M1段闭塞(箭头);大脑中动脉的远端部分为软脑膜侧支循环
C:症状发作后第2天,CTA显示右侧大脑中动脉完全再通
D:症状发作后第7天,CT平扫显示右侧外囊区域的小缺血灶(箭头)
讨论
本文中提出的病例表明,即使是符合TIA定义的患者(短暂神经系统缺损症状发作后,神经系统检查正常,CT扫描无脑梗死迹象),同样可以有大动脉的闭塞。 这种闭塞如果没有得到及时的再通,可导致临床症状的恶化,并且最终进展为广泛的脑梗死,遗留永久残疾。
这两个病例提出了一个问题:存在动脉闭塞的患者是否可被诊断为TIA?这是由于缺血可以由于血管闭塞而进一步发展,即使当患者不具有神经功能缺损并且在CT扫描中没有显示梗死时也一样。至于为什么血管闭塞在一定时间内不会导致临床症状的发生,最可能的解释是患者有良好的侧支循环,可以暂时对闭塞后减少的血流做出代偿。上文中第1例患者的侧支循环便很好。
对于这种血管闭塞而言,进行血管再通是一种治疗措施,而不是预防措施。对于存在动脉闭塞但尚未引起症状的这种情况,目前没有合适的术语可以描述。与冠状动脉缺血的患者相比,卒中患者没有类似于肌钙蛋白那样的生物标志物,能够以足够的灵敏度来检测临床上尚未明显表现出来的缺血,从而区分TIA和卒中。
目前对于颅内动脉闭塞引起急性缺血性脑卒中患者的治疗,已有几项研究证明了血管内治疗的疗效和安全性。我们假设,对于诊断为TIA并存在颅内血管闭塞的患者,可以通过类似的血管再通方式预防卒中进展或复发。然而,急性治疗的益处是否超过TIA患者并发症的风险,这一点仍然不明。美国心脏协会和美国卒中协会的指南指出,对于NIHSS小于6分的患者使用血管内治疗,获益的数据仍然不足。
回顾上述的两个病例,在第1例中,症状发作后5.5小时,经治医生曾经考虑过是否进行血管再通治疗。患者CT扫描没有缺血的征象(ASPECT评分10分),治疗是可能的,但患者当时仅有轻微的神经功能缺损(NIHSS评分1分)。如果当时医生决定进行血管内治疗,但在术后患者发生了脑出血,那么由于在做决定的时候患者病情很轻,积极的治疗将被否定。
而在第2例中,由于患者缺乏神经系统症状,发生TIA后并未考虑对其进行血管再通治疗。而在症状发作后5.25小时,CT扫描出现了缺血灶,这时患者神经功能缺损程度已较为严重(NIHSS评分10分),血管再通治疗存在禁忌。
目前已有几种评分可以用来预测TIA后的卒中风险,包括ABCD2评分、ABCD3-I评分和ABCD2评分+MRI的预测方式等。然而,这些评分都不适用于本例患者,因为ABCD2评分不考虑血管状态,ABCD3-I评分考虑到的是颅外血管(颈动脉狭窄≥50%)而不是颅内动脉的状态,ABCD2评分+MRI基于MR血管造影,在面临再通治疗抉择的情况下时间来不及。
我们有必要更好地理解血管闭塞引起后续损伤的机制。理解的第一步可能是对所有TIA患者进行血管成像,以提高对于急性缺血状态和患者预后之间联系的认识。急性血运重建旨在改善血管闭塞的情况,这进一步强调了TIA作为医疗急症的概念。可能我们需要治疗的是“血管”而不是“症状”,因为患者可能没有症状,但血管会缺血,只是暂时没有表现出临床症状而已,这正是需要急性介入治疗的时机。至于存在动脉闭塞是否意味着患者的诊断是卒中而不是TIA,这一点仍然存在争议。如果认为动脉闭塞即是卒中的话,那么下一步则应当考虑及时获得患者血管状态的信息。
医脉通编译自:Karpatová
H, Jankových J, Mikulík R. Should We Treat a Patient’s Symptoms or
Angiography Image in TIA?: Two Case Reports[J]. The Neurologist, 2016,
21(6): 87-90.
声明:本网注明来源的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们(vdoctor@126.com)。